糖尿病前期還能逆轉嗎?穩定血糖的飲食與生活超實用策略
本文你會學到:糖尿病類型與早期徵兆、飲食與運動的實證建議、血糖與體重目標,以及壓力與睡眠的影響。
糖尿病(diabetes mellitus)是慢性代謝障礙,主因是胰島素分泌不足或作用不良(胰島素阻抗),導致血糖升高。長期高血糖會損害血管與神經,增加心臟病、腎病、視力與截肢等風險。
進階討論:快速摘要:糖尿病管理核心

| 關鍵環節 | 重點建議 | 目標設定 |
|---|---|---|
| 飲食控制 | 採高纖、低 GI 飲食,定時定量,限制精緻糖。 | 糖化血色素 (HbA1c) < 7.0% |
| 規律運動 | 每週至少 150 分鐘中等強度運動,搭配肌力訓練。 | 維持理想 BMI (18.5–24) |
| 血糖監測 | 定期自我測量空腹與餐後血糖,了解波動規律。 | 空腹血糖 80–130 mg/dL |
| 藥物配合 | 遵照醫囑使用口服藥或胰島素,切勿自行停藥。 | 預防急性與慢性併發症 |
全面盤點:認識糖尿病的類型
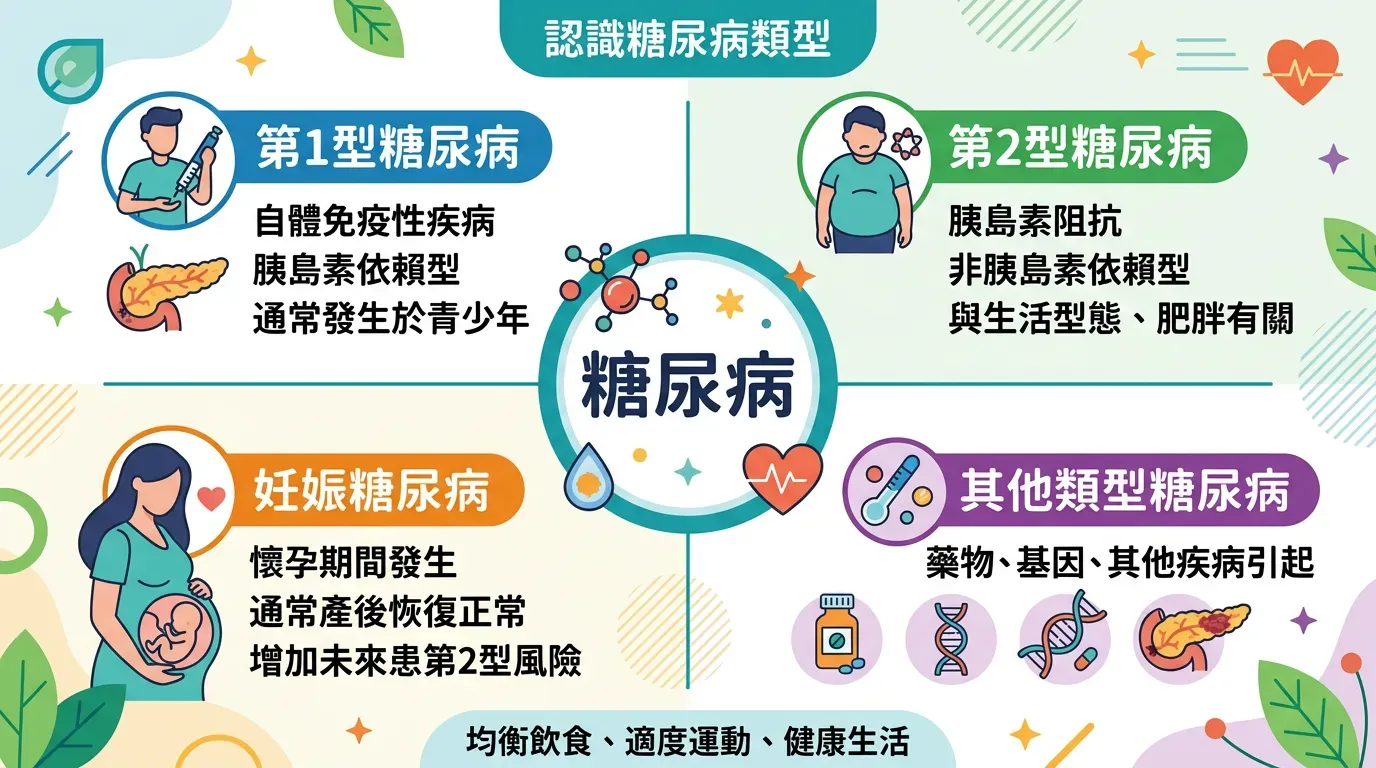
- 第 1 型糖尿病:自體免疫疾病。胰臟完全無法分泌胰島素,通常在青少年時期發病,需終身注射胰島素。
- 第 2 型糖尿病:最常見的類型(占 90% 以上)。與遺傳、肥胖、久坐不動有關,特徵是「胰島素阻抗」。
- 妊娠糖尿病:懷孕期間血糖升高,產後通常會恢復,但未來患第 2 型糖尿病的風險會增加。
糖尿病的早期徵兆:別忽視「三多一少」
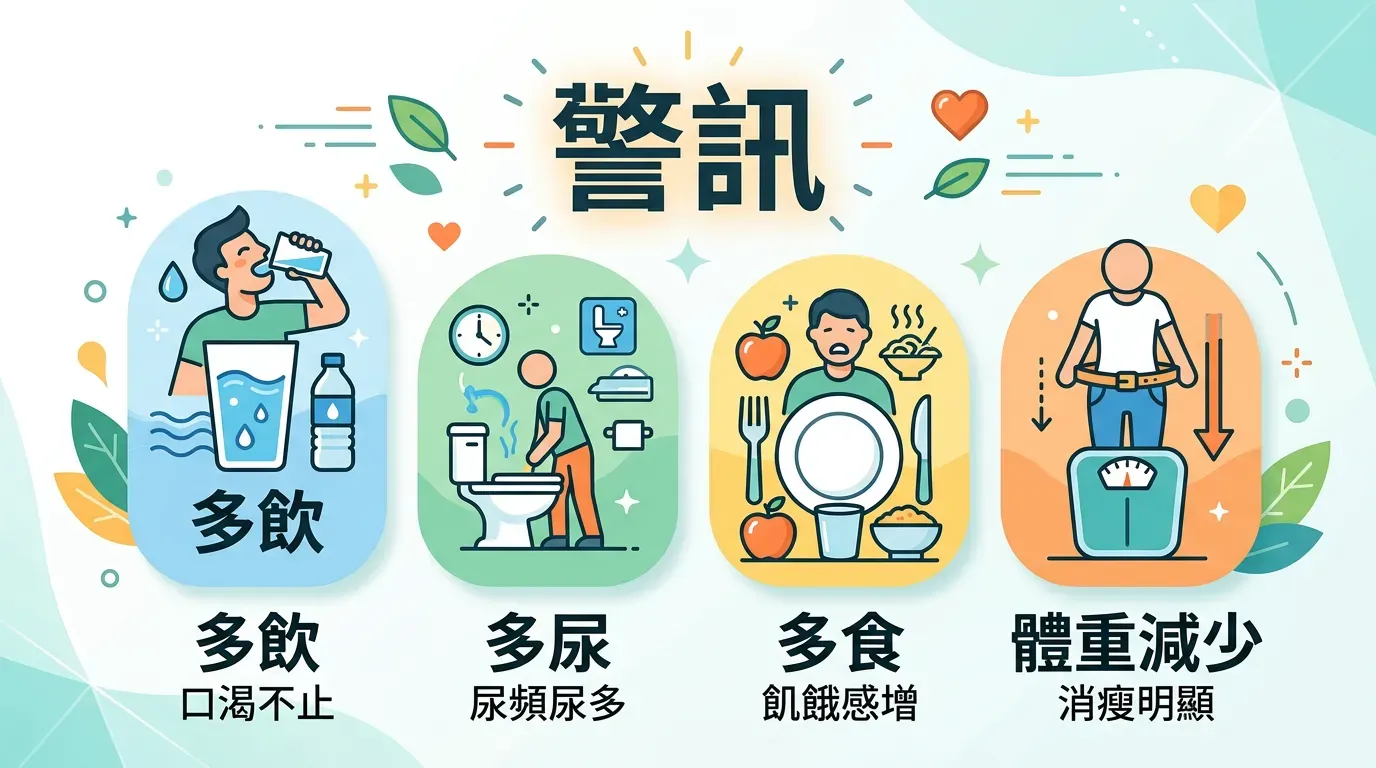
當血糖顯著升高時,身體會出現以下典型警告:
- 多尿:頻繁跑廁所,特別是夜尿。
- 多喝:異常口渴,怎麼喝水都無法緩解。
- 多吃:容易感到飢餓,因為細胞無法獲得能量。
- 體重減輕:肌肉與脂肪被分解以提供能量,導致體重不明原因下降。
- 其他:傷口癒合緩慢、皮膚搔癢、視力模糊或手腳麻木。
預防與管理:你可以主導的四個改變

1. 飲食管理:GI 值與份量控制
- 選擇複雜碳水化合物:以糙米、地中海飲食中的全穀類取代白米飯與麵食。
- 增加膳食纖維:蔬菜能延緩糖分吸收。
- 避免含糖飲品:市售果汁與手搖飲是血糖飆升的元兇。
2. 運動策略:啟動肌肉的吞糖力
運動能顯著提升胰島素敏感度。肌肉在收縮時,即使不靠胰島素也能消耗葡萄糖。
- 建議:快走、游泳或自行車,搭配每週 2 次的阻力訓練(如深蹲、彈力帶運動)。
3. 👉 體重管理
研究顯示,對於過胖者(BMI > 24),只要減輕原體重的 5%–7%,就能顯著降低第 2 型糖尿病的發生率,甚至讓早期糖尿病進入「緩解期」。
4. 👉 壓力與睡眠
長期的壓力會讓壓力荷爾蒙(如皮質醇)升高,這會阻礙胰島素作用並促使肝臟釋放更多葡萄糖,導致血糖失控。
給你的最後建議
糖尿病不是「不能吃美食」的刑期,而是一個促使我們檢視生活方式的信號。透過**「精準飲食」與「規律活動」**,大多數患者都能與糖尿病和平共處,並維持與常人無異的生活品質與壽命。
常見問題(FAQ)
重點解析:糖尿病前期還能逆轉嗎?
可以,而且成功率相當高。美國糖尿病預防計畫(DPP)的研究顯示,透過生活方式干預(每週 150 分鐘中等強度運動 + 5–7% 體重減輕),糖尿病前期進展為第 2 型糖尿病的風險可降低 58%,效果優於部分藥物。關鍵是越早發現、越早行動。
專業視角:吃白米飯會讓血糖升高嗎?
會,但程度取決於食用方式。白米 GI 值約 72–73,屬於中高 GI 食物。若搭配蔬菜、蛋白質(豆腐、雞肉)和健康脂肪一起吃,可以顯著減緩血糖上升速度。比起「不能吃白米」,更實際的做法是:控制份量(半碗到一碗)、混入糙米或雜糧,以及搭配充足蔬菜。
第 2 型糖尿病患者可以停藥嗎?
部分情況下可以,但需要醫師評估和嚴格監控。研究(如 DiRECT 試驗)顯示,透過飲食介入達到顯著體重下降(10–15 kg 以上)的部分患者,可以達到「緩解」狀態(不需藥物而血糖維持正常)。但這不等於「痊癒」——若恢復原本飲食,血糖通常會再度上升。停藥必須在醫師監督下進行。
核心觀念:血糖多高算糖尿病?
依據台灣糖尿病學會標準:空腹血糖 ≥ 126 mg/dL(兩次以上)、隨機血糖 ≥ 200 mg/dL(伴有症狀)、口服葡萄糖耐量試驗 2 小時血糖 ≥ 200 mg/dL,或 HbA1c(糖化血色素)≥ 6.5%,即可診斷為糖尿病。空腹血糖 100–125 mg/dL 或 HbA1c 5.7–6.4% 屬於「糖尿病前期」,需要積極管理。
深度解析:糖尿病患者最該避免哪些食物?
最需要限制的是含糖飲料(珍珠奶茶、果汁、含糖咖啡)、精緻糕點(蛋糕、餅乾)、加工澱粉(白吐司、泡麵),以及高度加工食品。這些食物會快速升高血糖且營養密度低。但「偶爾吃一點」不等於絕對禁止,重點是控制頻率和份量,而非製造心理壓力。
推薦閱讀:你可能也會喜歡

這裡有科學根據:參考文獻
-
American Diabetes Association (ADA). (2023). Standards of Care in Diabetes.
-
The Lancet. (2017). Type 2 diabetes global prevalence and burden.
-
New England Journal of Medicine. (2002). Reduction in the incidence of type 2 diabetes with lifestyle intervention.
-
BMJ. (2000). UKPDS 35: Association of glycaemia with macrovascular and microvascular complications.
自動推薦:你可能也會滿意
本文僅供參考,不構成醫療建議。如有健康疑慮,請諮詢專業醫療人員。 了解更多



